地域のニーズに応え、産婦人科診療を支える家庭医が活躍する現場
2016年3月14日テーマ:筑波総合診療グループ, ステーション, 地域医療教育学講座, 大学, 未来医療GP
静岡家庭医養成プログラム 産婦人科研修の視察報告
~地域のニーズに応え、産婦人科診療を支える家庭医が活躍する現場~
後期研修医2年目の久野です。2月22日、23日の2日間、静岡県菊川市に拠点をおく静岡家庭医養成プログラムの視察に行ってきましたので、報告させていただきます。静岡へ視察に行くきっかけとなったのは、昨年10月 浜松医科大学産婦人科家庭医療学講座の鳴本先生がつくばで講演をされ、「家庭医が行う産婦人科診療」に興味を持ち、その教育スタイルを学びたいと思ったからでした。鳴本先生は、筑波大学を卒業され、アメリカで家庭医療を学ばれた後、静岡家庭医養成プログラムで指導医をされており、今回、私達の視察見学を快く引き受けてくださいました。

菊川市立総合病院前で、鳴本先生との一枚。外来の助産師さんが撮って下さいました
1日目は、菊川市立総合病院で産婦人科外来・病棟の見学を行い、産婦人科研修の教育体制について学ばせていただきました。静岡家庭医養成プログラムでは、現在、後期研修1年目・2年目の各2か月間、産婦人科の外来・病棟研修を行うことが必須となっており、プライマリ・ケア医にとって必要な、女性医学の基本的診察技術を習得できるよう、明確な目標が設定されていました(例えば、『後期研修1年目では、頸がん検診の手技を身につける』など)。研修の指導は、産婦人科専門医と家庭医療専門医と両方の視点から行われ、プログラムを卒業した先生の中には、「お産ができる家庭医」を目指し、地域の産婦人科診療に尽力されている先生もいらっしゃるという話を伺いました。家庭医の先生方が地域の産婦人科診療を担う大きな力となっていると感じました。また、後期研修の先生からは、「産婦人科研修で担当した患者さんに高血圧などの新規の健康問題が判明した場合、退院後のフォローをレジデント自身が家庭医療センターで行うこともある」という話を伺い、このような体制は、家庭医ならではの「継続的な診療」が実践できる場だと感じました。

内科病棟の回診の様子。週2回、家庭医の指導医と回診しているとのことでした
2日目は、菊川家庭医療センター(地名にちなんで、「あかっちクリニック」と呼ばれています)と森町家庭医療クリニックの外来見学を行いました。クリニックでは、診察室で予め患者さんが待っており、そこに医師が診察に行くという診察スタイルや、プリセプター室という診察室とは別の部屋で、レジデントが指導医にケースについて相談するなど欧米式の診療・教育体制を取り入れている点が印象的でした。筑波大学で後期研修をされ、現在菊川家庭医療センターで指導をされている津田先生にもお話を伺い、「産婦人科、リハビリテーションや整形外科など幅広く学んだことが今の診療や教育に活かせている」とメッセージをいただきました。

菊川家庭医療センターのプリセプター室。津田先生が初期研修の先生を指導していらっしゃる様子です。
今後は、この視察で気付いたことを周囲と共有し、女性の健康問題に関心を持ち、日々の診療に取り入れていきたいと思います。今回、視察に送り出していただいた石岡第一病院の小児科の先生方、そして、今回の見学を快く引き受けていただいた鳴本先生、静岡家庭医養成プログラムのスタッフの皆様に心から感謝いたします。
筑波大学総合診療グループ 後期研修医2年目 久野 遥加
医学界新聞に対談が掲載されました
2016年3月15日テーマ:筑波総合診療グループ, ステーション, 地域医療教育学講座, 大学, 筑波メディカルセンター病院, 水戸, 未来医療GP
週刊医学界新聞(第3166号 2016年3月14日)に、福岡 敏雄先生(倉敷中央病院)との対談が掲載されました。
【対談】研修医のメンタルサポート 早期発見と適切な対処で守る
http://www.igaku-shoin.co.jp/paperDetail.do?id=PA03166_01
臨床研修のコーディネートを経験してきて、メンタルヘルスケアがこのように取り上げられることは非常にありがたくうれしいことです。研修医が元気に研修を完遂できるよう、メンタルヘルケアに対する認識が広がるといいな、と感じています。
(前野 哲博)
ポートフォリオ勉強会を開催しました
2016年3月3日テーマ:筑波総合診療グループ, ステーション, 地域医療教育学講座, 大学, 水戸, 未来医療GP
2月28日(日)にS2レジデントデイを兼ねて、ポートフォリオ勉強会を開催しました。
これまでも、レジデントデイの中で予め担当に割り当てられた2人のS2の先生が独自のポートフォリオを作成して提示してそれについて皆で議論し、スタッフの先生からアドバイスをいただくということは行っていましたが、今回はS2レジデントデイを兼ねて、S2の7人全員が1本ずつポートフォリオを持ち寄って1日かけて勉強会を開催するということを初めて試みました。
諏訪中央病院のポートフォリオ合宿を意識して、その名も「つくば式ポートフォリオを100倍楽しむ方法(仮)」(略して「つぽたの」)とし、くだけた雰囲気で皆がざっくばらんに意見を言い合い、楽しみながらポートフォリオを勉強することを目指して、S2一同で企画したものです。この勉強会のゆるキャラを「つぽたん」と名付け、キャラクターデザインも皆さんから募集することになりました。絵心のある方がいらっしゃいましたら、是非、積極的なご提供をよろしくお願い致します。
参加者はレジデントではS2全員:一ノ瀬先生、稲葉先生、大澤亮先生、大澤さやか先生、久野先生、高橋弘樹先生、海老原と、遠隔中継でC1高橋聡子先生の8人でした。
スタッフからは横谷先生、浜野先生、春田先生、吉本先生、宮澤先生、高木先生、山本先生の7人の先生方が参加して下さいました。
また今回、ポートフォリオを「PF」を略してみようという話で一致し、S2では早速PFと呼ぶことにしました。
今回のPF勉強会の日程は下記の通りでした。
<場所>大学総合診療科オフィス2階 会議室
<スケジュール>
2月28日9時30分から17時
9:00 S2集合
9:30 開会イントロダクション(この集まりの意味:高橋弘樹先生) 10分
9:40 春田先生レクチャー
10:00-10:30 ポートフォリオ① 高橋弘樹先生 (司会:久野先生)コメンテーター※春田先生、山本先生
10:30-11:00 ポートフォリオ② 大澤亮先生 (司会:高橋弘樹先生) ※浜野先生、吉本先生
11:00-11:30 来年度レジデントデイ・ポートフォリオ作成支援について
11:30-11:40 休憩
11:40-12:10 ポートフォリオ③ 大澤さやか先生(司会:大澤亮先生) ※横谷先生、宮澤先生
12:10-12:40 ポートフォリオ④ 一ノ瀬先生(司会:大澤さやか先生)※高木先生、春田先生
12:40- ランチョンセミナー (昼食+教育勉強会 反転授業は久野先生レクチャー)
15:10-15:40 ポートフォリオ⑤ 海老原(司会:一ノ瀬先生)※山本先生、浜野先生
15:40-16:10 ポートフォリオ⑥ 稲葉先生(司会:海老原)※吉本先生、横谷先生
16:10-16:40 ポートフォリオ⑦ 久野先生(司会:稲葉先生)※宮澤先生、高木先生
16:40-16:50 休憩
16:50-17:10 振り返り(稲葉先生) グループディスカッション 「今回の企画をやってみてどうだったか」
17:10- 今後について(久野先生)
参考までにS2のメンバーのポートフォリオの領域と表題を以下に記載します。
高橋弘樹先生:
プロフェッショナル:医療倫理カンファレンスを経て経管栄養の中止を決断した脳梗塞患者の一例
大澤亮先生:
行動変容:動機づけ面接が適切に行え、患者の定期通院が継続できている症例
大澤さやか先生:
終末期:終末期の療養方針のズレを患者・家族の思いの共有、情報提供しながら解消していった症例
一ノ瀬先生:
家族:表題未定:(家族カンファレンスの有効性:反応に乏しく理解力に乏しい難しい家族に対するアプローチ)
海老原
地域ヘルスプロモーション:地域住民に対して生活習慣病に関する講演を行い予防医学への貢献を実感した1例
稲葉先生
Bio-psycho-social:表題未定(時間外頻回受診(主訴・動機)の患者への適切な対応により時間外受診が著明に減った)
久野先生
終末期:家族の悲嘆に寄り添い、看取りの体制を整えることができた1例
S2の皆さんが日々の診療の中で患者本人・家族、その他の医療従事者と真摯に向き合い、悩みながらもそれぞれの持てる力を発揮して問題解決していくプロセスと、そこから得られた学びを言語化していくプロセスがそれぞれのポートフォリオに記録されていて、それぞれの苦労の跡とそこから新たな学びを得て成長していくプロセスがよく分かる内容になっていると思いました。
スタッフの先生方からも、さらによいポートフォリオにしていくこと、そこからさらに一段高いレベルに到達するための具体的なアドバイスをして下さり、大変勉強になる一日になったと思います。
諏訪中央病院のポートフォリオ合宿のような、ざっくばらんでくだけた雰囲気で皆が気軽に意見を言い合えて盛り上がる場にしたいというS2全体の目標があり(私は参加していないので、どのような雰囲気なのかは具体的には分からないのですが)、今回はまだまだ雰囲気が固いとS2の皆さんは言っていましたが、初回としては成功だったのではないかと思いました。
S2に限らずレジデントの皆さんは、ポートフォリオの各分野でどのような症例を選んで、どのような内容のポートフォリオを書けばよいのか分からず思い悩んでいる方もいるのではないかと思いますが、今回の企画は、それぞれ異なる領域の異なるケースのポートフォリオを皆で一例ずつ持ち寄り、共有することにより、たくさんのポートフォリオに触れる、つまり「数の暴露」をして、ポートフォリオを書く際の経験値を一気に引き上げようという狙いもありました。また各ポートフォリオに対して、参加者の皆さんが持つ疑問や意見、指導医の先生方のコメントやアドバイス、質問などを通して、ポートフォリオを書く際、そしてそのための診療の質の向上にどのように向き合うべきか、どのような点に注意して診療を行い、ポートフォリオを記載すればよいのかという指針がさらにはっきりしてくるように感じました。それぞれが異なる視点、様々な角度から質問し、意見を出し合うことで、新たな視点を得る機会にもなったと思います。ポートフォリオを書く際の「経験値」を1日でここまで引き上げられるのは、この機会以外にないだろうとも思いました。
是非、今後も「つくば式ポートフォリオを100倍楽しむ方法(仮)」を続けていけたらと思いますし、他の学年のレジデントも積極的に参加していただいて、さらに充実させていけたらとS2一同考えています。
今回参加して下さったスタッフの先生方、ありがとうございました。今後もよろしくお願い致します。
(S2 海老原 稔)
”キタイバのあったか診療所”家庭医療センター
2016年2月22日テーマ:筑波総合診療グループ, ステーション, 地域医療教育学講座, 大学, 未来医療GP
こんにちは、大学院生の松下です。
1月~2月にかけて、私の修士論文の現地調査の為、茨城県の北部、北茨城市にある
家庭医療センターにお世話になっておりました。
研究の一環で、診察の前に私たち薬剤師が患者さんから症状についてお話を伺う、
という試みをさせていただいていました。
薬剤師の立場で診療所の外来に立ち会う機会はとても貴重で、
診察室の中で先生は患者さんに何を聞いているのだろう?
どんな情報があれば役に立つのだろう?
と考えながら患者さんとお話しをすることが出来て、とても有意義な時間を過ごさせていただきました。
患者さんとお話しする中で、多くの方から、「お友達に、ここの先生がいいって聞いたのよ」、
「私がかかってるから、家族にも受診を勧めたのよ」などの声をお聞きし、
家庭医療センターがこの地域に欠かせないものとして根付いてきているんだ、と実感いたしました。

写真は、診察終了後の一コマです。
宮澤先生をはじめ、スタッフのみなさま全員で温かい家庭医療センターを作り上げていました。
おかげで私の研究期間中もとても楽しく過ごすことが出来ました。
家庭医療にご興味のある方は是非、ご見学などされてはいかがでしょうか?
つくば総診グループ/地域医療教育学 大学院生 松下綾
PFを100倍楽しむ会
2016年3月1日テーマ:筑波総合診療グループ, ステーション, 地域医療教育学講座, 大学, 水戸, 未来医療GP
先日、つくばで新たな試みの会を始めました。その名は、「つくば式ポートフォリオを100倍楽しむ方法(仮)」です。今回はS2を中心に開催となり、多くの指導医の先生方にもご協力いただきました。本当にありがとうございました。

まずは、春田先生から家庭医的思考やポートフォリオをどう作っていくのかといったレクチャーをしていただきました。「指導医との対話の中からステップアップしていく」ということ…実感。
そして高橋先生の今回の主旨の説明、いろんな提案がありました。
ポートフォリオの呼び方をPFと呼ぼう!
つくば式ポートフォリオを100倍楽しむ方法(仮)→通称「つぽたの」にしよう!
「つぽたの」のロゴ、キャラ作ろう!
などなど、PFを楽しく作るために色々提案してくれました。
「つぽたの」のロゴ&キャラを作ってくれる、ぜひ我こそはと思う方、あの人は上手いと知っている方!自薦他薦問いません!お願いします。
で、本題ですが今回の会は、硬い雰囲気ではなく、ざっくばらんに話し合う会にしよう。理論も必要だけど、もっと症例を掘り下げていけるようにしよう、という事が主旨でした。
そして大きな目標は
「TEAM TSUKUBA で学び合おう」
「研修医と指導医がお互い学び合えるように」
「PFといえばつくば!と言われるように」
です。
今回は、1日でS2みんながPFを発表し、その症例に対してみんなで問いかけをしたり、疑問を投げかけたり、指導医からのフィードバックをもらったりしました。その中で、自分で気づかなかったことに改めて気づくことが出来ました。さらに、週明けからあれやってみよう!と思えるようなモチベーションアップにもつながりました。
そして、7症例のPFを聞くことが出来て、それだけでも非常に学びの多いものになりました。
お昼には、高橋先生が用意してくれた美味しい食事をみんなで食べながらおしゃべりして、それもまた楽しく出来てよかったです。
PFの発表だけではなく、久野先生の教育勉強会、反転授業もあり、朝から夕方まででしたがあっという間に楽しく過ぎた1日でした。
今後も年に1-2回は「つぽたの」を開き、同期を越えてみんなが参加して盛り上がれるような会になっていけばいいなと思います。次回はみなさんぜひご参加を~!
(後期研修医 一ノ瀬 大地)
総合診療塾が開催!
2016年2月22日テーマ:筑波総合診療グループ, ステーション, 地域医療教育学講座, 大学, 未来医療GP
筑波大学総合診療科の前野哲博先生による、総合診療塾が開催されました。
対象者は医学類の臨床実習中の4,5年生でした。私は大学院生(薬剤師)ですが、是非参加したいとのお願いを受け入れていただき、医学類の学生の方々に混ざって参加させていただきました!
今回のテーマは鑑別診断。
診察室での患者さんと医師のやり取りのビデオを見て、鑑別疾患を挙げていき、グループで討論する、という形式のワークでした。

ビデオは患者さんとの一連のやりとりを見て考えられる疾患を挙げる、検査をオーダーするなら何をオーダーするか、鑑別の重みづけをどうするか?などの実際の診察の流れと同じようにグループワークを行いました。グループは4,5年生が混ざって構成されていて、特に高学年の人が率先して討論を盛り上げてくれました。
しかし今回のケース、考えれば考えるほど、何が原因なのか分からないケースでした。
患者さんは42歳の女性、2か月くらい前からの全身ガラスに刺されたように痛い下垂体腫瘍で6年前に手術歴があり、他科通院し、ステロイドと甲状腺ホルモン剤の内服を続けているという方でした。
鑑別は多発筋炎、PMR、線維筋痛症、 など様々挙がりました。が、考えてもどれもぴったり説明がつかない…
「この患者さんの問題は何だったのか?」

答えはなんと「ステロイド内服の中止による副腎不全」だったのです。服薬に関して、問診でも医師は質問していたのに、これだと分かるまでにかなりの回り道をしました。
どうしてでしょう。
ポイントは、ビデオ中の問診でのこんなやりとりでした。
医師「今、いつものお薬以外で飲んでいる薬はありませんか?」
患者「いいえ、ありません」
医師の頭の中…「飲んでいる薬はステロイドだけだな」
医師の常識では、ステロイドを急に止めるということは考えにくいので、他科が処方している定期処方のステロイドは継続している、他に飲んでいる薬はない、ととらえたのです。
患者さんとしては、いつもの薬「以外に」と言われたので、「いいえ」と答えた。さらに、前回下垂体腫瘍の経過で受診した時に検査の結果が良い、と言われていたので、医師が(どうして処方がなかったのかはわからないのですが)ステロイドの処方をしなかったことに疑問を持たず、「良くなったので薬が中止になったのだろう」と解釈し、ステロイドの処方がなくても気にならなかったとのカラクリでした。
ちょっとした聞き方のニュアンスの違いで、患者さんからステロイドを急にやめていたことを聞き出せていなかったのです。私は薬剤師という職業柄、薬の中止による症状だということに気付けなかったことが、とても悔しかったです。
「どんな時も薬によるものは忘れない」という前野先生の言葉を再度頭に入れてこれからの仕事に励みたいと思います。そして患者さんとのコミュニケーションではまず「オープンで聞く」ということを、心がけたいと思いました。
(大学院生 松下綾)
★総合診療科 スタッフ 高屋敷明由美より★
終了後に、参加してくださった医学生さんへ「今日の学びを一言でいうと?」と問といかけたところ、「患者さんと医療者の考え方のgap」「医師の先入観のこわさ」「鑑別診断リストの一つ一つについて、合う点合わない点を細かく議論できたこと」「コミュニケーションの難しさ」「ずばり、総合診療のおもしろさ」などをあげてくださいました。目をキラキラさせながら討論している様子に、参加者が将来医療現場で活躍される姿が目い浮かび、企画者としてとてもうれしい気持ちになりました。
今年度の総合診療塾はこれで終了です。次年度も様々な企画を立てていきたいと思いますので、是非楽しみにしていてください!
大和クリニックの見学
2016年2月17日テーマ:筑波総合診療グループ, ステーション, 地域医療教育学講座, 大学, 大和クリニック, 未来医療GP
先日2月8日月曜日、大和クリニックに見学に行ってきました。
私は昨年10月から利根町国保診療所で研修中で、外来診療をメインに訪問診療にも同行していますが、他の地域・医療機関での診療も見学することで、訪問診療の地域による違い、診療体制による違いなどを学ぶ良い機会になればと考えて、先生方が奨めて下さいました。
大和クリニックは訪問診療中心のクリニックで、つくばから車で約50分、利根町からは1時間30分以上の場所にあり、周囲は石屋や農家が多い広々とした場所にあります。クリニックの建物も非常に新しく快適な環境でした。

当日は午前8時半、業務開始から参加しました。高木先生の訪問診療に同行し、午前中4件、午後3件、見学しました。午前中の訪問診療が終わると、一度クリニックに戻り、午前中の症例のカンファを行い、症例検討し情報共有します。午後も同様に2~3件、訪問診療を行い、終了して全員がクリニックに戻ると、同様に症例検討して情報共有し、それが終わるとカルテ記載など各自業務を続けて、終了となります。
症例としては、褥瘡感染・るいそう・栄養障害の方、脳梗塞後・胃瘻・糖尿病の方、脳出血後遺症の方、頸髄損傷後・下半身不随の方などでしたが、中でも褥瘡感染の方の診療(デブリドマン、採血、抗生剤投与など)が印象に残りました。今回は経験できませんでしたが、利根町ではなかなか経験できない末期癌患者、小児難病の症例もあるようでした。
診療体制については、利根町国保診療所では1人の医師が訪問診療の全ての患者に対応する主治医制で、訪問診療の頻度は原則として1か月に1回ですが、大和クリニックでは原則として4人の医師がそれぞれ分担して訪問診療に当たっています。担当医は毎回入れ替わり、安定している患者も1~2週間ごとに訪問診療を行い、訪問診療中、相談したいことが出てきた場合には、他の医師に気軽に電話相談できる他、訪問薬剤師、薬局等にも処方・薬剤について相談しながらできる体制になっていて、訪問診療の研修体制としても充実していると感じました。

今回の大和クリニックの訪問診療を見学して、在宅医療の提供の方法には様々なバリエーションがあり、診療所毎、地域毎に特徴があることを学びました。今回学んだことを、今後、自ら訪問診療を行う際に活かしたいと思います。
今回の見学を勧めて下さった先生方、スタッフの皆様、ありがとうございました。
(S2 海老原 稔)
北茨城家庭医療センター、北茨城市民病院に行ってきました
2016年2月5日テーマ:筑波総合診療グループ, ステーション, 地域医療教育学講座, 大学, 未来医療GP
先日、北茨城家庭医療センターと北茨城市民病院に、初めてお邪魔させてもらいました。
つくばから常磐自動車道に乗って1時間半、ひたすらにまっすぐ北上して、長い長いトンネルを越えて、ようやくたどり着きました。
北茨城家庭医療センターは、2015年6月に開院して、ちょうど7か月が経過したところです。外来も、訪問診療も、順調に患者さんが増えているとのこと。新しい建物に、とても活気のある雰囲気が伝わってきました。

玄関を入ると、窓口には手作りのアルコール換算表と、よく知っている先生たちの顔写真がありました。アルコールに関するアンケート調査を行うにあたり、スタッフのみなさんの手作りで調査を後押しして下さっているとのこと。

このほかにも、センター内には、先生方の似顔絵イラストなど、かわいらしい仕掛けが随所にありました。(個人的には、所長の宮澤先生のFacebookに登場して見たことがある者ばかり!でした。)医療機関という、ともすると無機質で怖いイメージになりがちな場所が、とても暖かな雰囲気に包まれているのを感じました。これはきっと、所長の宮澤先生をはじめとしたスタッフのみなさんの持ち味があってこそなのだろうと思いました。

外来ブース4つの中央には「プリセプター室」という小部屋があり、遠隔で外来指導も行えるようになっている設備は、さすが、初めから教育の拠点であることを考えた作りでした。
施設内のバックヤードも、実はこっそり色々見てきました。実習の学生さんたちが利用している宿泊スペース、談話スペース、カンファレンスルームなど。どれも、普段自分が診療・教育している診療所の環境からすると、いーなあ、うらやましいな~、というものでした。
昼には、宮澤先生に同行して、1件訪問診療にも連れて行っていただきました。近隣のケアマネさんからの紹介なども続き、訪問診療の件数も確実に伸びていっているとのこと。しっかりとした診療をしている噂は、きっと確実に地域に広まっているのですね。

午後は、車で15-20分ほど行った所にある、北茨城市民病院にお邪魔しました。移転して2年目、高台にあって本当に見晴らしの良い病院でした。(子供の影響で「鉄子」になっている私としては、常磐線、フレッシュひたちが通るたびにわくわくして、ついカメラに収めたくなりました。)
ちょうど研修されている稲津先生、高橋聡子先生にお会いして、病院を案内していただいたり、お話を聞くことができました。お2人とも、病院のみなさんからとっても頼りにされていて活躍していることが、短い時間でも本当に良く伝わってきました。とてもきらきらしていて、まぶしかったです!お忙しい中、対応していただいて本当にありがとうございました。

北茨城家庭医療センターは、来年度はレジデントも増えて、患者数や体制などもどんどん変わっていく時期にあるのだと思います。同じつくばグループで、地域での学生・研修医指導、診療を行っている立場として、今後の変化を興味深く見させてもらいたいと思いました。
現地へ足を運んで、そこで診療される先生方の姿を見るのは、やっぱり違いますね。今後もたまにはお邪魔して、元気をもらえたら嬉しいです。興味のある方は、ぜひ行ってみてくださいね!
(スタッフ 小曽根早知子)
レジデント向けコアレクチャー「家族志向型アプローチ」を学びました
2016年2月1日テーマ:筑波総合診療グループ, ステーション, 地域医療教育学講座, 大学, 未来医療GP


卒業セミナー初日の夜は、筑波山の麓にあるホテルで楽しい宴会
2016年1月26日テーマ:筑波総合診療グループ, ステーション, 地域医療教育学講座, 大学, 筑波メディカルセンター病院, 水戸, 未来医療GP

みんなから質問攻めに・・・。写真やソフトテニスなど前野教授と共通の趣味を引き出すことに我々は成功しました。皆様お疲れ様でした。

詳細は今回の総コーディネーター春田先生のブログをご参照ください。
卒業セミナーがありました!
2016年1月26日テーマ:筑波総合診療グループ, ステーション, 地域医療教育学講座, 大学, 筑波メディカルセンター病院, 水戸, 未来医療GP
スタッフの春田です。
2015年4月から大学に所属するようになり、初めてのブログ投稿です。
今回は2016年1月23日~24日に筑波の卒業セミナーにスタッフやタスクとして関わった経験を一部共有させていただきます。
つくばの卒業セミナーは後期研修医の卒業記念を含んだつくば組の年1回のお祭りだと秘書さんから聞きました。
そんなざっくりした説明を受け、五十嵐先生をリーダーとして、廣瀬由美先生、小曽根先生、荻野先生、高橋先生、海老原先生、大澤さやか先生、
微力ながら私も運営スタッフとして準備を重ね当日を迎えました。

23日は筑波全体の組織のプロジェクトグループの今年度の進捗と来年度にむけての共有、そしてポートフォリオを使った振り返り(Reflection)についてWS(ワークショップ)を行いました。
WSは高橋先生が2日間夜なべして作成した研修医が抱えるポートフォリオの「もやもや」を表現した爆笑映画パロディから開始しました。その後、大澤先生のポートフォリオを提示し、私と大澤先生とで振り返りのデモンストレーションをして、その後指導医と研修医に分かれてグループディスカッションを行いました。
振り返りはそのプロセスの中で事象の理解を深め、同時に視野を広げる経験になること、それを対話で働きかけていくことを感じてもらえていればよかったな~と思います。市川先生からは「患者さんのやり取りにも使えますね」とフィードバックを頂きました。
そして、筑波山の麓にあるホテルでの宴会に続きました。改めて研修医のエネルギーに圧倒され、もう若くないな(笑)と改めて感じました。
朝、初めて見る2峰の筑波山の美しさにもバスの中で見とれてしまいました。
24日はEgg fly gameというチームや組織を振り返るWSを行いました。
これは私がやってきた鉄板ネタで、山本先生と一緒にタスクを担いました。
2mの高さから卵を割らないように、風船やタコ糸などを使ってチームでどう動くか、それをビデオにとっておいてチームダイナミクスを振り返るというワークです。

チームによっては皆が立ち上がって試行錯誤しながらすすめるチーム、作戦の意図を共有する絵コンテを作成するチーム、アイディアが次々とつながっていくチームなど個性が光っていました。
組織やチームは多様な役割が必要となります。それは個人の特性・役職だけでなく、関係性やそれまでの醸成された暗黙の了解なども全体のパフォーマンスに影響します。
振り返る時間が足りなかったのが反省点ですが、見ているようで見ていなかった他者の存在に気付いた上田先生のセンス、さすがでした!
昼は今年レジデント卒業の伊藤先生、稲津先生、細井先生の振り返りでした。
伊藤先生の秀逸な短歌から始まり、稲津先生の山本先生の誘いから始まった各ローテーションの思い出、細井先生の地域づくりへの思いなど各々の個性が垣間見える印象的なプレゼンテーションでした。
そして、前野先生から修了証を受け、現在チーフ1年目の東端先生、斉藤先生、荻野先生より先輩方に記念品を渡し、世代がつながっていく瞬間でした。

午後はCSA(Clinical Skill Assessment)という研修医の模擬患者(SP)さんを対象にした模擬診察の評価と、Key featureという臨床マネジメントで重要な要素を評価する知識領域のテストを実施しました。
特にCSAは小曽根先生と半年以上前から準備し、研修プログラム4年間での評価の青写真から作成し、多くの指導医にシナリオ作成を依頼し、つくばSPさんとの練習も重ねて本番に臨みました。
宮崎先生や久野先生からは自分の足りないところだけでなく、自分では気づきにくいいつも通りやっている良い面を認めてもらったことがとてもうれしかったという感想がもらえました。
高屋敷先生や廣瀬由美先生は研修医の成長を実感できたこと、そこに関わることができた喜びを共有してくれました。
また、高齢者のAdvanced planningという難しいシナリオで高いパフォーマンスを実践できた高橋聡子先生、任さやか先生が全体で表彰され、ともに具体的で見通しのある情報提供を患者との関係性を構築しながら実施できていたことが優れていたというフィードバックでした。
全体を通してですが、私自身も4月から大学に入ったものの、大学以外のことはほとんど知ることもなくすごしていたのでつくば組という組織を多くの人を介して知ることができたことが大きな収穫でした。
組織を知るということは、そこに在籍する人たちの特性や価値観、思い、歴史、そして内外の状況や今変化しようとしている制度、今後組織が抱える現状を共有することであり、そのことが組織へのコミットを高めることを実感しました。
準備は正直大変でした(笑)が、ワークに関して高橋弘樹先生や大澤先生夫妻、山本先生、CSAは小曽根先生・SPさんをはじめ多くの人たちと一緒に取り組むことができことで、私自身が主体的に参加でき、それを楽しむことができたのだと思います。
また、野田先生や浜野先生をはじめ多くの先生方にフィードバックを頂けたのも私自身のやりがいにつながりました。
改めて教育というのは学習者を知ることから始まり、学習者の成長を支援するために、指導者側は学習者の実践に注意を向け、それを互いに意味づけし、学習者の次につなげることを支援し、その結果が学習者の評価を通じて双方に感じられることで達成感がうまれ、次の動機づけが互いにうまれることを実感しました。
こうやって、筑波の組織全体が発展していけばうれしいな~と思います。
最後になりますが遠方より参加していただいた皆様、ご協力いただいた皆様、フィードバックを適宜与えてくれた皆様、本当にありがとうございました。

春田 淳志 (筑波大学附属病院 総合診療科スタッフ)
大和クリニックで研修しました
2016年1月19日テーマ:筑波総合診療グループ, ステーション, 地域医療教育学講座, 大学, 水戸, 大和クリニック, 未来医療GP
1月4日~15日まで、大和クリニックで訪問診療を中心に研修させていただきました。
在宅医療は自分のとても好きな分野ですが、初期研修期間中は、病棟での仕事がほとんどです.自分の担当した患者さんが退院した後、自宅でどのように生活しているか、どのような介護サービスを利用しているか、家族はどんなことで困っているかなど、知りたいと思ってもなかなか直接目にする機会はありませんでした。
今回の訪問診療を通して、それらのことを実際に目で確かめ、耳で聞き、これまで想像しかできなかった在宅医療の実際を知ることができました。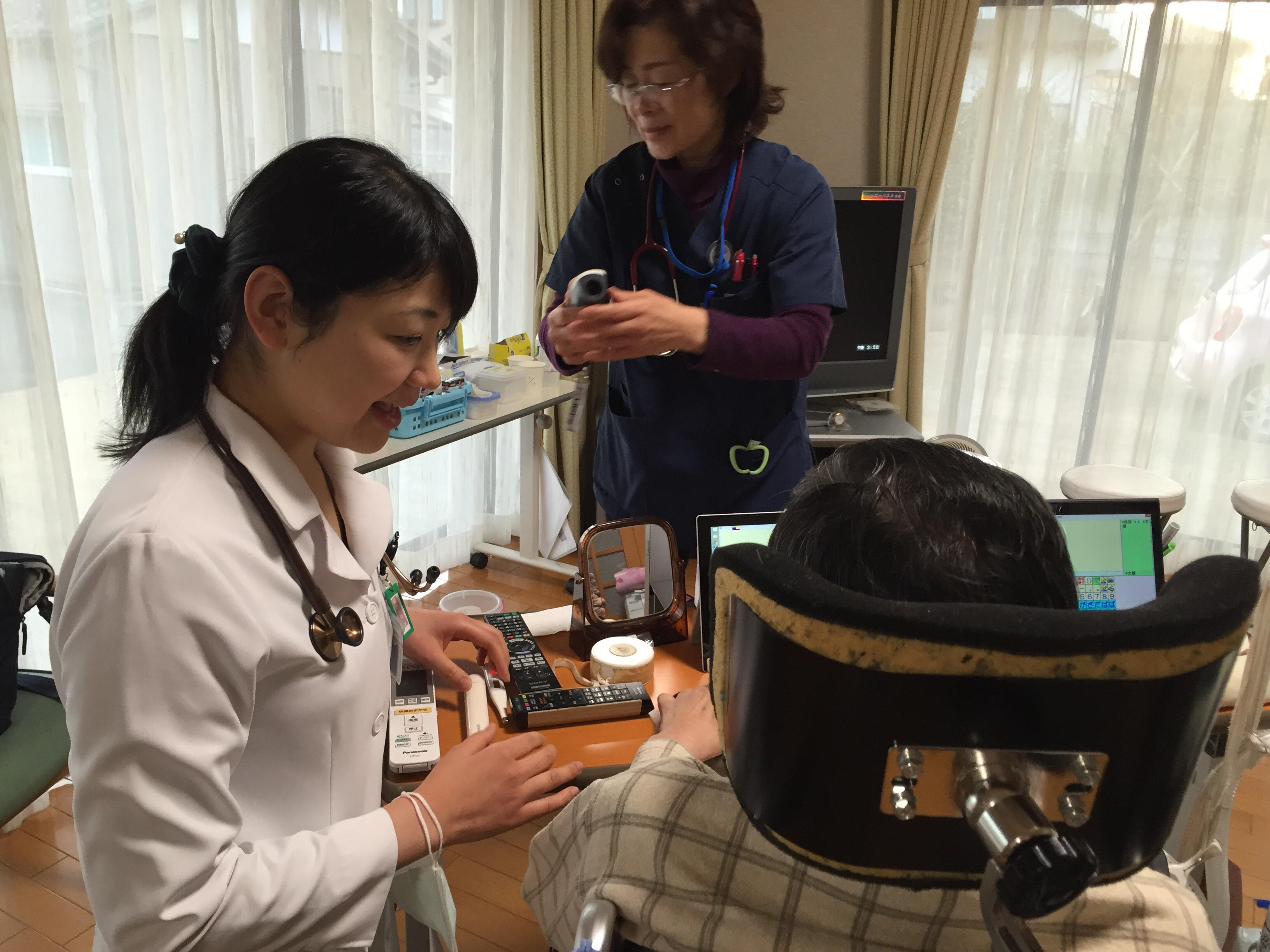
なかでも、在宅医療にかかわる多職種(ケアマネージャー、薬剤師、看護師、リハビリスタッフ、訪問入浴に関わる介護スタッフ)の仕事を、それぞれの職種の視点で見学し、さらに、それぞれの立場から医師に求めることは何かを直接伺えた、ということが自分にとっては大変大きな収穫でした。

全体を通して、在宅医療は生活の中に医療・介護を当てはめていくための良い意味での「落とし所」を探す作業がとても重要だと感じました。そのために、生活に寄り添う具体的なアドバイスができるDrになりたいと改めて思いました。
今後の病院内での研修でも、今回得た「退院後の家での生活」のイメージを活かして、一つひとつの症例を大切に勉強していきたいと思います。
大和クリニックの先生方やスタッフの皆さんと離れるのはとてもさみしいですが、今回の経験を活かして研修を重ねて、また在宅の現場に戻ってこられたらと思います.2週間、本当にありがとうございました。

大澤さやか先生(左)と一緒に
(J2 坂倉)
学生さんの見学をみんなで歓迎!!
2016年1月16日テーマ:筑波総合診療グループ, ステーション, 地域医療教育学講座, 大学, 水戸, 未来医療GP

気ままに、他施設見学@水戸協同病院
2016年1月15日テーマ:筑波総合診療グループ, ステーション, 地域医療教育学講座, 大学, 水戸, 未来医療GP
1月13日、水戸協同にお邪魔してきました。
総合診療科がほぼすべての内科の病棟管理を任せられており、総診のスタッフを中心に水戸の初期研修医と後期研修医が頑張っていました。
それにしても、圧倒的な症例経験数ですね。
ちょこっとチーム回診につかせてもらったところ、我らが宮崎先生は、同じく筑波総診の五十野桃子先生に手厚く指導を受けておられました。
宮崎先生は、一人一人の患者さんの話をよく聞いていて、「やっぱり総診の医者はデキルな~!」と感心いたしました。(ややひいき目かも?)

スタッフの桃子先生は、ちょうど先生がレジデントの頃に一緒だったのですが、さらに成長されたようです。
宮崎先生をはじめレジデント全員のことを本当によく考えていて、全体を見渡す能力があり、さらに気配りができていてとても頼りがいがある指導医だなあと感じました。
マネージメントする力、見習いたいです。
- 桃子先生(左)と宮崎先生
- 水戸の梅
現在、水戸にいるレジデントの先生(宮崎・稲葉・斎藤先生)に会って、なんだか元気をもらいました。
帰りに弘道館によってみたら、梅がもう咲き始めておりました。
まだ満開にはなりません、春はまだもう少し先のようです。
桃子先生、宮崎先生をはじめ、水戸の先生方、お忙しいところありがとうございました。
(大和クリニック 高木博)
「ヘルスリテラシー向上のための患者教育」レクチャーを受けて
2016年1月17日テーマ:筑波総合診療グループ, ステーション, 地域医療教育学講座, 大学, 未来医療GP
先日、筑波大学総合診療科 阪本直人先生から「ヘルスリテラシー向上のための患者教育」についての
レクチャーがありました。
ヘルスリテラシーは「健康情報を獲得し、理解し、評価し、活用するための知識、意欲、能力であり、
それによって、日常生活におけるヘルスケア、疾病予防、ヘルスプロモーションについて、判断したり、
意志決定をしたりして、生涯を通じて生活の質を維持・向上させることができるもの」と定義されているようです。
自分なりの理解としては「健康情報をちゃんと理解して、それが正しいかどうかも考えた上で、
自分の健康や病気の予防について考えて健康的に生きましょう」ということだと思っております。
 確かに実際に救急外来などをやっていますと、
確かに実際に救急外来などをやっていますと、
自分が飲んでいる薬が何なのか分からない方が、結構多くて驚くことがあります。
これは単に患者さん側だけの問題ではなく、我々医療者側にも問題があり、
患者さんがどれくらい聞いた情報を理解しているか、
そもそも自分の病気について、どう思っているかなどを確認することが少ない気がします。
【Teach-back 法】というものがあるみたいです。
医療者から受けた説明内容について、患者さんの言葉で再現してもらう方法です。
そういえば、長いことやっていた塾講師の時、「この子、本当に理解して話聞いてるのかなぁ」
って思ったときに、「じゃあ今説明したことを隣の子に授業してみよう」なんてやらせていたことを思い出したりしました。
本当に理解しているかどうか確認するには、とても有用な方法です。
これまでやってきたことで、たぶん気づかないうちに日常生活でもやってもいて、それを診察室でやらないのはもったいないと感じました。
今後、少しでも意識しながらお仕事できればと思います。
最後に。
ヘルスリテラシーという言葉、概念を多くの人に知ってもらう事が、とても大切だと感じました。
阪本先生の「ヘルスリテラシー」のお話、大変わかりやすく、おもしろかったので、
是非、多くの人に聞いていただきたいと思いました。
ジュニアレジデント1年 磯崎
【祝・論文パブリッシュ!】看護師の本人・家族の延命治療の希望に対する影響
2016年1月13日テーマ:筑波総合診療グループ, ステーション, 地域医療教育学講座, 大学, 未来医療GP
論文がパブリッシュされました!
現在は日本大学にいらっしゃる釋文雄先生が、看護師を対象として、自分・そして家族が末期の状態になった場合の延命治療に対し、がんのケースと、がん以外のケースについてそれを希望するかどうかのリサーチを行い、その研究成果が論文としてAmerican Journal of Hospice & Palliative Medicine (IF1.383)に掲載されました!
The Effect of Providing Life Support on Nurses’ Decision Making Regarding Life Support for Themselves and Family Members in Japan.
Am J Hosp Palliat Care. 2016 Jan 5.
Fumio Shaku,Madoka Tsutsumi
本研究は、看護師の、患者や家族の死が、自分や家族の延命治療のディシジョンメイキングに影響するかどうかの、初めての報告になるものです。
看護師の年齢で層別化し、患者の死の経験数(10名以上、10名未満)と延命治療を希望するかしないか、について検討しました。
本研究は、釋先生が筑波大にいらした2014年の2月に、私も岩手の病院にアンケートのお願いいいったり、解析を中心に関わらせていただき、とても勉強になりました。ありがとうございました!
論文として世の中に出す、これには本当にスピード感と集中力と実行力が必要だと思いますが、釋先生は今年だけで何本もお出しになっていて、本当に本当に素晴らしいと思います。見習わなくては!
論文はこちらからご覧頂けます。
http://ajh.sagepub.com/content/early/2016/01/04/1049909115624655?papetoc
(スタッフ 堤円香)
日本人はヘルスリテラシーが低い??
2016年1月6日テーマ:筑波総合診療グループ, ステーション, 地域医療教育学講座, 大学, 水戸, 未来医療GP
本日の朝レクチャーは、阪本先生より、「ヘルスリテラシー」についてでした。
そもそも、聞き慣れないヘルスリテラシーという言葉ですが、
「健康情報を獲得し、理解し、評価し、活用するための知識、意欲、能力」とのことです。
そのヘルスリテラシーですが、低いと どんなことが起きるのか?
・ 医療機関の受診回数や入院回数が増える
・ 病気、治療、薬などの知識が少なく、正しい行動が起こせない
・ 医療専門職に自分の心配を伝えられない
など、様々な悪影響がでるそうです。
全米では、なんとそのヘルスリテラシーの低さにより、年間11~25兆円相当の経済的ダメージがあるそうです。
先進国のアメリカでそうなのだから、他の国は、想像に難くないですよね。
日本人はどうなのか?
阪本先生の質問に、半数くらいが、「ヘルスリテラシーは高いと思う」に手を挙げていました。
だって、そうですよね。これだけ長寿の国で、医療も充実していて、健康にはみなさん気を配っていて、健康をテーマにしたテレビ番組は軒並み高視聴率で。
ところが、答えは逆で日本人は、ヘルスリテラシーは欧米に比べてかなり低いようです。
具体的には、処方薬の服用方法を理解することが難しいと感じる人の割合は、
EUでは6.5%に対し、日本では25.6%もいるとのこと。
薬局で働く身として、確かに実感するところではあります。
さらに、アメリカ人の感覚では信じられないんだそうですが、
自分に処方された薬の名前、服薬目的、服用タイミングを答えられない人がたくさんいるということ。
実感としては、ほとんど全てじゃないかって思います。
では、どうしたらいいのか?
一つは、【Ask Me 3】 という方法が有用とのことです。

・ 「私のおもな問題は何ですか?」
・ 「私は何をする必要がありますか?」
・ 「それをすることがなぜ重要なのですか?」
を患者家族から医療者に質問してもらい、患者自身の病気とセルフケアに
関する理解を深めることが可能になるとのことです。
伝える側としても当然、情報の伝え方のトレーニングを習慣化させる必要があるな~と感じました。
あと、家でも仕事場でもよく使ってしまっているこの言葉「分かりましたか?」、
たいていの人が「はい」と答えてしまうため、理解の確認にはならない不必要な質問とのことです。
確かにそうですよね。
では、どうすればいいのか?
推奨されているのは、『teach-back法』です。
医療者から受けた説明を患者さんの言葉で再現してもらう方法で、このプロセスを通して、伝わった内容を確認します。
具体的には、こんな聞き方が答えやすいそうです。
「私が説明した内容をご家族にも伝えるとしたら、どのようにお話しされますか?」
確かに、これならテストされている感じはしないな~。
吸入薬の使用など、新しく伝える手技や手順については、患者に実際にやって見せてもらう
『Show me法』がいいそうです。
それから、家族という資源を最大限活用することも重要とのことでした。
仮に、本人がヘルスリテラシーが低くても、家族が質問を促してくれることも多くありますし、
親が子供に医療者の言葉をさらに分かりやすく翻訳してくれるケースもあります。
また、例えば、A、B、Cの説明をした際に、本人はAしか覚えていなかったとしても、
同席した家族が、B、Cの内容を本人に再度伝えるといった家族内サポートをしてくれるかもしれません。
今日のレクチャーを聞いて、自分ならどんなアプローチができるのか?
なかなか一元的に知識を提供したり、住民教育したりというのは、ハードルが高いので、
まずは、家族を巻き込んで、今日教わったAsk Me 3を推奨して言いやすい環境を整えたり、
重要なポイントは『teach-back法』で確認することを実践していきたいと思います。
また、一つ同僚に伝えたいことが増えました。ありがとうございました。
以上
地域医療教育学 佐藤 卓也
なお、ヘルスリテラシーを扱った医療従事者(学生含む)向けテキスト
『ヘルスリテラシーと健康教育』(仮名)が、あのジーニアス英和辞典の大修館書店より、
近日発売予定です。
ヘルスリテラシーは、もはや常識??
2016年1月6日テーマ:筑波総合診療グループ, ステーション, 地域医療教育学講座, 大学, 筑波メディカルセンター病院, 水戸, 未来医療GP
本日の朝レクチャーは、阪本先生から「ヘルスリテラシー向上のための患者教育」についての講義でした。
ヘルスリテラシーとは、「健康情報を獲得し、理解し、評価し、活用するための知識、能力、意欲のこと」だそうです。
阪本先生からの「ヘルスリテラシーにも問題があると感じた、現場での経験を教えて下さい」と
いう質問に、現場の医療者からは、・・・
・糖尿病で食事を気を付ければ、まだ薬は必要ないのに、「先生、私、安心してたくさん食べたいから、
薬ください!!」とおっしゃる方がいます。
・「風邪薬を毎日飲んでると風邪をひかないから、健康のために毎日飲んでるよ!」と
自慢してくださるおじさまがいます。…
などなど意見が出てきて、みなさん現場でいろいろと経験されているようでした。
私もぼんやりと「問題じゃないかなぁ…」とは思っていても何が問題なのか、はっきりしないでいました。

今日の朝レクチャーは、「ヘルスリテラシーが低いと、何が問題か?」と
いうことをすっきりさせ、
「ヘルスリテラシーが低い人へのアプローチ方法はどのようにするか?」
についてのエッセンスが詰まったレクチャーでした。
アプローチ方法の中で、私が現場で活かしたいと思ったのは、
「口頭だけでなく、図やキーワードを書きながら伝える」ということでした。
さっそく明日からやってみます。
ヘルスリテラシーについて、さらに詳しくお知りになりたい方は、
ジーニアス英和辞典で有名な大修館書店から、阪本先生らが書かれた「ヘルスリテラシーと健康教育」(仮名)という本が、近日中に発売になるそうですよ(^^)
私はヘルスリテラシーという概念を地域医療教育学へ来て、初めて知ったのですが、
なんと筑波大学では、今年から医学群3年生のカリキュラムに組み込まれるそうです。
今まで知らなかった自分が恥ずかしいですが、ヘルスリテラシーはもはや常識、
になっているのかもしれません。
現場の私たちも、患者さんのヘルスリテラシーを向上させるために、
まずは医療者の中でのヘルスリテラシーの概念を常識にしていきたいと思いました!
地域医療教育学 修士1年 松下綾
今朝は、過去に経験したモヤモヤ症例の検討会を開催しました。
2015年11月18日テーマ:筑波総合診療グループ, ステーション, 地域医療教育学講座, 大学, 筑波メディカルセンター病院, 水戸, 未来医療GP
今朝は、いつものモーニングレクチャーシリーズとは趣旨を変え、過去に経験したモヤモヤ症例の検討会を開催しました。
モヤモヤ症例検討会とは、
患者さんやその家族のケア、そして、社会的なアプローチに難渋し、「これでよかったのだろうか」と、あとになってもモヤモヤする症例をプレゼンテーションし、今後のよりよいマネージメントにつなげる視点でディスカッションする会のことです。

【症例】
認知機能低下に伴い、車の運転に危険が伴うようになった高齢の患者さん。
家族は、安全のために(この患者さんには)、運転させられないと考えています。
しかし、その患者さんからしてみれば、これまで当然のように行えていた運転を家族から禁止され、大変反発していました。
この患者さんは、ご家族との関係性にも元来問題があったこともあり、この件をきっかけに家族内の関係性が、よりいっそう悪化しました。
ご本人の執拗な抗議や反発行動が続いたことから、ご家族の負担が、日に日に大きくなってゆき、家族のメンタルヘルスも心配される状況に陥ってゆきました。
というのが、今回カンファレンスで提示した症例の概要です。
カンファレンスに参加したメンバーからは、
ケアマネージャーに、本人だけではなく、家族のフォローをお願いしたり、家族の主治医にも繋ぎ、協力を要請すること。
また、全体像を把握しながら、医療・介護資源につなぐ人を維持すること。
を改めて指摘されました。
当時、私は半ば無意識に「ご本人を納得させる」ことに焦点を置いてしまっていました。
しかし、本当に重視すべきは「ご本人を支える家族」であり、家族のケアを手厚くすべきだった。
と、今回の話し合いで改めて気付かされました。
さらに、薬剤師の方からは、家族図を含めた情報が調剤薬局にあれば、少しは意識して関わることができたのではないか、と提案をいただきました。
患者さんにケアを提供する際には、かかりつけ医と家族だけが協力するのではなく、それに加え、地域住民やケアマネージャ、薬剤師など他職種に関わってもらうこと。
医療資源は、本人に対してだけではなく、その家族にもしっかりとサポートを提供する必要があること。
などが、今回の学びとなりました。
実際に患者さんを前にしてみると、どうしてもその方本人のことばかり考えてしまいますが、きちんと「誰をサポートするのか」というポイントを明確にしておく必要があること。
頭で理解していたつもりでも、実例を通して実行できていなかったことや具体的な改善点を整理することができ、大変有意義なカンファレンスになりました。
前野先生をはじめスタッフの先生方と薬剤師の方が、多くの貴重なご意見をくださいました。
本当にありがとうございました。
つくば総診 S1 任明夏/編集 スタッフ 阪本直人
第42回医学教育者のためのワークショップに参加しました
2015年12月15日テーマ:筑波総合診療グループ, 地域医療教育学講座, 大学, 未来医療GP
12月6日~10日、第42回医学教育者のためのワークショップ(通称富士研)に参加しました。例年使用している富士教育研修所が今年から利用できないとのことで湘南国際村センターでの開催でした。富士山の麓ではなくなりましたが、天気がよければ富士山が見えるので通称は富士研のままだということです。医学教育の憧れの先生方がタスクフォースを担当され、応募しても外れてしまう場合もあるので、参加できたことがありがたく、感謝の気持ちで一杯です。
4泊5日、朝の8時30分から夜の21時までギッシリの、一見常軌を逸した感じのするスケジュールですが、参加してみるとあっという間に時間が過ぎて、タスクフォースの先生方のコメント、参加者同士でのディスカッションが、大変刺激になり、いろいろ挑戦してみたい気持ちになりました。
今回の大きなテーマの一つはアウトカム基盤型教育。これからできること、やるべきこと、取り組んでいきたいと思います。

(スタッフ 前野貴美)